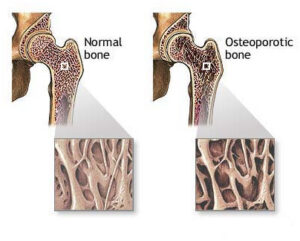
Τί είναι η οστεοπόρωση;
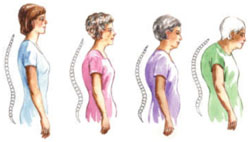
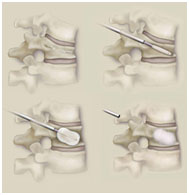
Η οστεοπόρωση είναι μια νόσος που προκαλεί λέπτυνση των οστών. Αυτό μπορεί να οδηγήσει σε κατάγματα των άκρων μετά από πτώση, ή των σπονδύλων στη σπονδυλική στήλη και παραμόρφωση (κύφωση). Η οστεοπόρωση και τα κατάγματα της σπονδυλικής στήλης, που προκαλούνται από αυτή, είναι σε μεγάλο βαθμό θεραπεύσιμη και μπορεί να προληφθεί με φάρμακα, ή και χειρουργική επέμβαση, όταν έχει επέλθει παραμόρφωση των σπονδύλων, όπως είναι η κυφωπλαστική (vertebroplasty).
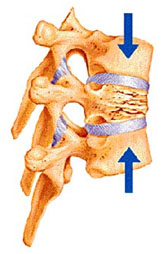
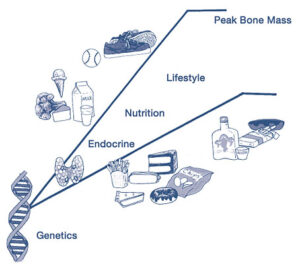
Οι παράγοντες που διαμορφώνουν τη μέγιστη οστική μάζα
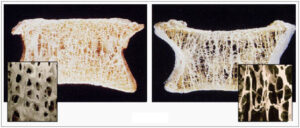
Μετά την επίτευξη της μέγιστης οστικής μάζας, η διαδικασία ανακατασκευής του οστού (η διαδικασία για τον σχηματισμό του νέου οστού και την αφαίρεση του παλαιού οστού) αφαιρεί περισσότερο οστίτη ιστό από αυτό που αντικαθίσταται. Ως εκ τούτου, το αρνητικό ισοζύγιο της ανακατασκευής κάνει τα οστά πιο επιρρεπή στη μηχανική καταπόνηση ώστε, ακόμα και σε μικρή βία να σπάνε. Έτσι, η διαδικασία της οστικής απώλειας ξεκινά συνήθως μετά την ηλικία των τριάντα ετών ανεξάρτητα εάν αυτό δεν γίνεται αντιληπτό. Ξεκινώντας λοιπόν από την ηλικία των 30 ετών μέχρι την έναρξη της εμμηνόπαυσης, (15-20 χρόνια περίπου), οι γυναίκες χάνουν μια ορισμένη ποσότητα του οστού σταθερά κάθε χρόνο, ως εξής:
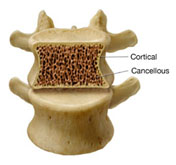
- Το σπογγώδες οστούν – cancellous bone (το μαλακό σπογγώδες οστούν μέσα στο σκληρό, φλοιώδες οστούν) χάνεται σε ποσοστό περίπου 1% ανά έτος
- Το φλοιώδες οστούν – cortical bone (το σκληρό οστούν) χάνεται σε ένα ρυθμό περίπου 0,5% ανά έτος
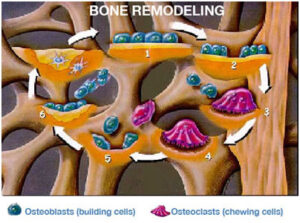
Τα οιστρογόνα παίζουν σημαντικό ρόλο στη διατήρηση της αντοχής των οστών, διότι βοηθούν στη διατήρηση της οστικής ανακατασκευής με τιμές σε ικανοποιητικά επίπεδα. Υπάρχουν δύο είδη κυττάρων για την ανακατασκευή των οστών, οι οστεοκλάστες που αποδομούν το οστούν και τα κύτταρα που σχηματίζουν το οστούν που είναι οι οστεοβλάστες. Χωρίς τη παρουσία των οιστρογόνων, οι οστεοκλάστες ευνοούνται περισσότερο, απορροφούν περισσότερο οστούν από αυτό που προβλέπεται, με αποτέλεσμα τη λέπτυνση και την αποδυνάμωση του οστού.
Όταν οι γυναίκες φθάνουν στην εμμηνόπαυση και με την ταυτόχρονη μείωση των οιστρογόνωντους, ο ρυθμός της οστικής απώλειας θα αυξηθεί σε περίπου 2% έως 3% ανά έτος. Μετά από πάροδο 8 έως 10 ετών, ο ρυθμός της οστικής απώλειας επιστρέφει στο προηγούμενο ποσοστό του 1% και 0,5% ανά έτος, αντίστοιχα. Αυτή η απώλεια της οστικής μάζας, ιδιαίτερα όταν οι γυναίκες φτάνουν στο μετεμμηνοπαυσιακό στάδιο, είναι μία από τις κύριες αιτίες της οστεοπόρωσης στις γυναίκες.(Τύπου Ι οστεοπόρωση)
Η Οστεοπόρωση Τύπου Ι (μετεμμηνοπαυσιακή οστεοπόρωση) μπορεί να διαμορφωθεί σημαντικά από διάφορα προληπτικά μέτρα. Τα περισσότερα από αυτά τα μέτρα είναι στα χέρια του ίδιου του ατόμου και θα πρέπει να ξεκινήσουν το συντομότερο δυνατό. Η Μέγιστη Οστική Μάζα ενός ατόμου επιτυγχάνεται τυπικά με την ηλικία των 30. Η ποσότητα του οστού που έχει επιτευχθεί στο σημείο αιχμής (peak) [γύρω στην ηλικία των 30] και κατά πόσο μπορεί να διατηρηθεί στη συνέχεια, επηρεάζεται από διάφορους παράγοντες, όπως οι εξής:
1. Γενετική και οστεοπόρωση
Είναι σημαντικό οι γυναίκες να γνωρίζουν τη γενετική τους προδιάθεση στην οστεοπόρωση. Η Γενετική παίζει ένα σημαντικό ρόλο – υπολογίζεται ότι περίπου 75% της οστικής μάζας ενός ατόμου επηρεάζεται από τη γενετική. Υπάρχουν γονίδια που κωδικοποιούν υποδοχείς βιταμίνης D και των οιστρογόνων και επηρεάζουν σημαντικά τη μέγιστη οστική μάζα. Αν κάποιος έχει γενετική προδιάθεση στην οστεοπόρωση, τότε θα πρέπει να δώσει σημασία στην άσκηση, στη διατροφή και στη τακτική εξέταση της οστικής πυκνότητας.
2. Άσκηση και οστεοπόρωση
Η άσκηση που ενεργεί πάνω στο σώμα μας (η οποία αναφέρεται στη δραστηριότητα των μυών ενάντια στη βαρύτητα) και η μυϊκή σύσπαση στην αερόβια άσκηση, αυξάνουν αποτελεσματικά την πυκνότητα των οστών της σπονδυλικής στήλης και της λεκάνης. Συνιστάται 20 έως 30 λεπτά καθημερινής αερόβιας άσκησης 3 έως 4 φορές την εβδομάδα, για την αύξηση της οστικής μάζας. Σε άτομα που έχει ήδη διαγνωστεί οστεοπενία (πρόδρομο στάδιο της οστεοπόρωσης), θα πρέπει να εφαρμοστεί ένα πρόγραμμα άσκησης για την αποφυγή καταγμάτων.
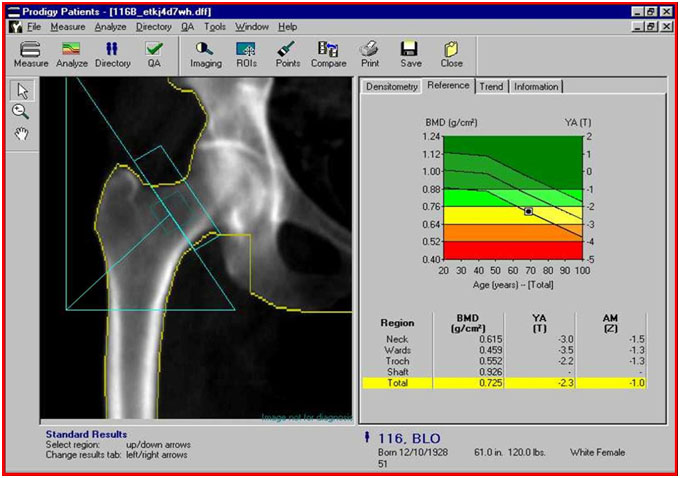
Η εξέταση για τη διάγνωση της οστεοπόρωσης είναι η διπλής ενέργειας ακτίνων Χ απορροφησιομέτρηση (DEXAscan). Η εξέταση εκτελείται με το πέρασμα χαμηλής ενέργειας ακτίνων Χ μέσω ενός οστού (π.χ. σπονδυλική στήλη, ή το ισχίο). Η εξέταση διαρκεί περίπου δέκα λεπτά, είναι ανώδυνη, και συνδέεται με πολύ περιορισμένη έκθεση σε ακτινοβολία.
Η εξέταση οστικής μέτρησης με τη μέθοδο DEXA
Οι τιμές που παράγονται από την εξέταση μπορεί στη συνέχεια να συγκριθούν με :
- Νέους υγιείς ενήλικες- έτσι προκύπτει ένα αποτέλεσμα που ονομάζεται “T-score”. Αυτό το τεστ μετρά τη διαφορά μεταξύ του ασθενούς και του νεαρού ενήλικα που έχει τη τιμή αναφοράς.
Το σκορ πάνω από -1 θεωρείται φυσιολογικό.
Ένα σκορ μεταξύ -1 και -2,5 θεωρείται οστεοπενία.
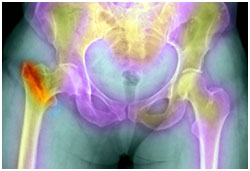
Και ένα score κάτω από -2,5 θεωρείται οστεοπόρωση. - Για κάθε 1 μονάδα τυπικής απόκλισης σε Τ σκορ υπάρχει ένας 3πλάσιος κίνδυνος κατάγματος του ισχίου και 2,5 φορές παραπάνω κίνδυνος εμφάνισης αυτόματων (χωρίς τραύμα) καταγμάτων της σπονδυλικής στήλης
- ‘Αλλους ενήλικες, με την ίδια ηλικία και φύλο. Η μέτρηση δίνει ένα στοιχείο του ελέγχου που ονομάζεται “σκορ Ζ” και μετρά τη διαφορά μεταξύ του ασθενούς και της ομάδας ελέγχου. Η ομάδα ελέγχου συνίσταται από άλλα άτομα στην ομάδα με την ηλικία του ασθενούς, το ίδιο μέγεθος και το ίδιο φύλο. Μια ασυνήθιστα υψηλή ή χαμηλή βαθμολογία μπορεί να υποδεικνύει την ανάγκη για πρόσθετες εξετάσεις.
Μεθοδολογία
Χρησιμοποιώντας στατιστική ανάλυση, η σάρωση DEXA, είναι μία διαγνωστική εξέταση που μπορεί να δείξει αν κάποιος είναι σε αυξημένο κίνδυνο πρόκλησης για κάταγμα. Σύμφωνα με το Εθνικό Ίδρυμα Οστεοπόρωσης, η εξέταση για μέτρηση στην οστική πυκνότητα, συνιστάται στις ακόλουθες περιπτώσεις:
- Όλες οι γυναίκες άνω των 65 ετών
- Οι μετεμμηνοπαυσιακές γυναίκες ηλικίας κάτω των 65 ετών που έχουν πολλαπλούς παράγοντες κινδύνου
- Κατά την εμμηνόπαυση, αν οι γυναίκες είναι αναποφάσιστες σχετικά με τη θεραπεία ορμονικής υποκατάστασης
- Ακτινογραφίες σπονδυλικής στήλης μη φυσιολογικές
- Η μακροχρόνια χρήση κορτιζόνης από του στόματος
- Υπερπαραθυρεοειδισμός
Η διάγνωση της οστεοπόρωσης οφείλει να κάνει τη διάκριση αν η οστεοπόρωση είναι το κύριο πρόβλημα (πρωτοπαθής) ή αν είναι δευτερεύον πρόβλημα (δευτεροπαθής) σε ένα άλλο πρόβλημα. Επομένως, ένα πλήρες ιστορικό και μία φυσική εξέταση, καθώς και οι κατάλληλες εξετάσεις, πρέπει να γίνουν σύμφωνα με ένα διαγνωστικό πρωτόκολλλο. Είναι πολύ σημαντικό να γίνει διάκριση της 2ο παθούς οστεοπόρωσης από τη 1οπαθή επειδή και η θεραπεία είναι διαφορετική.
Παράγοντες κινδύνου για την οστεοπόρωση
Οι παράγοντες κινδύνου για την ανάπτυξη οστεοπόρωσης περιλαμβάνουν:
- Προχωρημένη ηλικία. Οι άνω των 65 ετών διατρέχουν ιδιαίτερο κίνδυνο.
- Φύλο. Οι γυναίκες διατρέχουν πολύ μεγαλύτερο κίνδυνο, χάνοντας οστούν πιο γρήγορα από ό, τι οι άνδρες λόγω της εμμηνόπαυσης. Ωστόσο, οι άνδρες είναι επίσης σε κίνδυνο και αποτελούν το 20% του πληθυσμού των ασθενών με οστεοπόρωση.
- Οικογενειακό ιστορικό. Αυτό μπορεί να περιλαμβάνει οικογενειακό ιστορικό οστεοπόρωσης, την ιστορία ενός κατάγματος από την πλευρά της μητέρας της οικογένειας, και κάθε είδους κάταγμα ως ενήλικας (μετά την ηλικία των 45).
- Φυλή. Η λευκή φυλή όπως και η ασιατική βρίσκονται σε αυξημένο κίνδυνο.
- Ο Τύπος του Σώματος. Σε μεγαλύτερο κίνδυνο είναι οι μικρές, χωρίς μεγάλο σωματικό βάρος, γυναίκες που ζυγίζουν λιγότερο από 60 κιλά.
Ιστορικό πρόωρης εμμηνόπαυσης. Η πρόωρη εμμηνόπαυση ή η διακοπή της εμμήνου ρύσεως πριν από την εμμηνόπαυση αυξάνει τον κίνδυνο ακόμα περισσότερο. - Ο υπογοναδισμός στους άνδρες ( π.χ., έλλειψη τεστοστερόνης)
- Ο τρόπος ζωής. Συμπεριφορές τρόπου ζωής που αυξάνουν τον κίνδυνο οστεοπόρωσης περιλαμβάνουν: χαμηλή διατροφική λήψη ασβεστίου και βιταμίνης D, λίγη ή καθόλου άσκηση, κατάχρηση αλκοόλ, και το κάπνισμα.
- Χρόνιες ασθένειες και φάρμακα. Ορισμένα φάρμακα μπορούν να προκαλέσουν βλάβη των οστών και να οδηγήσουν σε αυτό που αποκαλείται “δευτερογενής οστεοπόρωση”. Αυτός ο τύπος της οστεοπόρωσης συμβαίνει στο 20% των γυναικών και στο 40% των ανδρών με οστεοπόρωση. Σε αυτή την κατηγορία συμπεριλαμβάνονται ορισμένα φάρμακα για τη θεραπεία σε παθήσεις των ενδοκρινών αδένων όπως ο υπερθυρεοειδισμός, διαταραχές του μυελού, διαταραχές κολλαγόνου, γαστρεντερικά προβλήματα και ψυχιατρικές διαταραχές. Η μακροχρόνια χρήση των γλυκοκορτικοειδών (από του στόματος στεροειδή) για τη θεραπεία ασθενειών όπως το άσθμα ή η αρθρίτιδα μπορεί να είναι ιδιαίτερα επιζήμια για τα οστά. Δεδομένης της σοβαρότητας της θεραπείας των παθήσεων με αυτά τα φάρμακα, δεν είναι σκόπιμο να τροποποιήσετε ή να σταματήσετε να παίρνετε αυτά τα φάρμακα, εκτός εάν αυτό γίνει σύμφωνα με τη συμβουλή του θεράποντα ιατρού.
Η θεραπεία της οστεοπόρωσης
Αφού έχει ληφθεί το κατάλληλο ιατρικό ιστορικό, η φυσική εξέταση, οι διαγνωστικές εξετάσεις και η διάγνωση της πρωτοπαθούς οστεοπόρωσης έχει γίνει, η θεραπεία είναι πλέον αιτιολογημένη. Η θεραπεία για την οστεοπόρωση συνήθως περιλαμβάνει την εκπαίδευση σχετικά με τη διατροφή, την άσκηση (αν δεν υπάρχουν κατάγματα) και τα φάρμακα. Ο στόχος της θεραπείας της οστεοπόρωσης είναι η πρόληψη των καταγμάτων.


Πρώτον, η εκπαίδευση σχετικά με τις κατάλληλες τροφές που είναι περιεκτικές σε ασβέστιο και βιταμίνη D καθώς και η συνολική διατροφή, είναι απαραίτητη. Ανάλογα με την περίπτωση, την άσκηση και τη καλή φυσική κατάσταση είναι επίσης σημαντικό να δοθούν οι οδηγίες για τη διατήρηση της πυκνότητας των οστών και τη μείωση του κινδύνου των πτώσεων.
Υπάρχει ένας μεγάλος αριθμός από φάρμακα για τη θεραπεία της οστεοπόρωσης. Σε γενικές γραμμές, αυτά τα φάρμακα λειτουργούν με την παροχή βοήθειας για την ενίσχυση της μηχανικής αντοχής των οστών και την πρόληψη περαιτέρω απώλειας οστικής μάζας. Φάρμακα επί του παρόντος που έχουν εγκριθεί από τον Οργανισμό Τροφίμων και Φαρμάκων των ΗΠΑ (FDA) για την πρόληψη και / ή θεραπεία της οστεοπόρωσης είναι:
- Φάρμακα που σκοπό έχουν να επιβραδύνουν ή να σταματήσουν την οστική απορρόφηση
- Τα διφωσφονικά
- Η καλσιτονίνη
- Επιλεκτικοί ρυθμιστές υποδοχέων οιστρογόνων, π.χ., Raloxifene
- Τα οιστρογόνα / θεραπεία ορμονικής υποκατάστασης
- Φάρμακα που σκοπό έχουν να αυξήσουν το σχηματισμό οστού
- Τεριπαρατίδη (η παραθορμόνη)
Τα διφωσφονικά
Η κατηγορία αυτή των φαρμάκων, η οποία περιλαμβάνει Alendronate (π.χ., Fosamax), Ibandronate (π.χ., Boniva) και Risedronate (π.χ., Actonel), χρησιμοποιείται για την πρόληψη και τη θεραπεία της οστεοπόρωσης σε γυναίκες και άνδρες. Τα διφωσφονικά δρουν επιβραδύνοντας τον ρυθμό της οστικής απώλειας – λέπτυνσης, η οποία μπορεί να αποτρέψει την ανάπτυξη της οστεοπόρωσης και τη μείωση του κινδύνου κατάγματος σε άτομα που ήδη έχουν οστεοπόρωση. Αυτά λαμβάνονται από του στόματος.
Alendronate
Η χρήση της Alendronate (π.χ. Fosamax) προκαλεί μία μετατόπιση της ισορροπίας προς σχηματισμό οστού, με αναστολή απορρόφησης οστού και έχει αποδειχθεί ότι αυξάνει την οστική μάζα. Η αλενδρονάτη είναι φάρμακο σημαντικά πιο ακριβό από τα οιστρογόνα, αλλά η ικανότητά του να εμποδίζει κατάγματα είναι πολύ παρόμοια με τα οιστρογόνα.
Ibandronate
Εχει ένδειξη για την μετεμμηνοπαυσιακή οστεοπόρωση, Ibandronate (π.χ., Boniva) και λαμβάνεται από το στόμα μία φορά το μήνα. Η χρήση της Ibandronate μειώνει την απώλεια οστικής μάζας, αυξάνει την πυκνότητα των οστών και μειώνει τον κίνδυνο των σπονδυλικών καταγμάτων.
Risedronate
Εχει ένδειξη για μετεμμηνοπαυσιακή οστεοπόρωση και για οστεοπόρωση που προκαλείται από τη μακροχρόνια χρήση κορτιζόνης. Η Risedronate (π.χ., Actonel) λαμβάνεται από το στόμα σε ημερήσια ή εβδομαδιαία βάση. Η χρήση του Risedronate μειώνει την απώλεια οστικής μάζας, αυξάνει την πυκνότητα των οστών και μειώνει τον κίνδυνο καταγμάτων της σπονδυλικής στήλης.
Η καλσιτονίνη
Η καλσιτονίνη (π.χ. Miacalcic, Calcynar,) είναι μια ορμόνη που παράγεται φυσιολογικά από τον οργανισμό. Μπορεί να ληφθεί σε μορφή ένεσης ή ενδορρινικά (μέσω ψεκασμού της μύτης). Αυτό έχει βρεθεί ότι αυξάνει την οστική πυκνότητα, κυρίως στη σπονδυλική στήλη. Η Καλσιτονίνη ενδείκνυται για ασθενείς οι οποίοι είναι περίπου 5 χρόνια μετά την εμμηνόπαυση και έχουν χαμηλή οστική μάζα, ή σε ασθενείς με προφανή οστεοπόρωση, που επιλέγουν να μην λαμβάνουν ή δεν μπορούν να λαμβάνουν οιστρογόνα. Η καλσιτονίνη έχει επίσης αποδειχθεί ότι είναι χρήσιμη για τη διαχείριση του πόνου σε κατάγματα συμπιέσεως. Η αποτελεσματικότητα της καλσιτονίνης τείνει να σταθεροποιείται περίπου 18 χρόνια μετά την εμμηνόπαυση.
Πρόσφατα, σε νέα οδηγία, συνιστάται να αποφεύγεται η λήψη της καλσιτονίνης για τους παραπάνω λόγους, διότι βρέθηκε ότι μπορεί να ευθύνεται για νεοπλασία σε μακροχρόνια χορήγηση. Παραμένει η χορήγησή της όμως, σαν βραχυχρόνια αγωγή σε ασθενείς με νόσο του Paget.
Η Rαλοξιφαίνη, ένας Επιλεκτικός Τροποποιητής Οιστρογονικών Υποδοχέων (SERM), υπάγεται στη κατηγορία φαρμάκων που αναπτύσσονται για να παρέχουν τα οφέλη των οιστρογόνων, χωρίς τα μειονεκτήματά τους. Εγκεκριμένη για μετεμμηνοπαυσιακή οστεοπόρωση, η ραλοξιφαίνη λαμβάνεται από του στόματος μία φορά την ημέρα και έχει αποδειχθεί ότι αυξάνει την οστική μάζα και μειώνει τον κίνδυνο των σπονδυλικών καταγμάτων.
Θεραπεία με οιστρογόνα / θεραπεία ορμονικής υποκατάστασης
Η Θεραπεία Υποκατάστασης με Οιστρογόνα είχε χρησιμοποιηθεί ευρέως για την θεραπεία των συμπτωμάτων της εμμηνόπαυσης σε μετα-εμμηνοπαυσιακές γυναίκες. Για να μειωθεί ο κίνδυνος μιας γυναίκας να αναπτύξει καρκίνο του ενδομητρίου, οι γιατροί συνταγογραφούν συχνά την ορμόνη προγεστερόνη σε συνδυασμό με τα οιστρογόνα για τις γυναίκες που έχουν μια άθικτη μήτρα. Αυτός ο συνδυασμός είναι ονομάζεται Ε.Τ. / ΗΤ (estrogentherapy / hormone replacement therapy) (θεραπεία με οιστρογόνα / θεραπεία ορμονικής υποκατάστασης). Λόγω της ικανότητάς του να μειώνει τον κίνδυνο καταγμάτων στο ισχίο και στη σπονδυλική στήλη σε μετεμμηνοπαυσιακές γυναίκες, η θεραπεία υποκατάστασης οιστρογόνων και ΕΤ / ΗΤ έχει επίσης χρησιμοποιηθεί για τη θεραπεία της οστεοπόρωσης.
Ωστόσο, πρόσφατες μελέτες δείχνουν ότι ένας ορισμένος τύπος της υποκατάστασης της ορμόνης σχετίζεται με μια αύξηση της συχνότητας στο καρκίνο του μαστού, εγκεφαλικό επεισόδιο και καρδιακή προσβολή. Ως αποτέλεσμα, η FDA συμβουλεύει τώρα τους ασθενείς να εξετάσουν άλλα φάρμακα οστεοπόρωσης πρώτα και μετά να χρησιμοποιηθεί η θεραπεία ET / HT συντηρητικά (π.χ., χαμηλότερη δυνατή δόση, συντομότερη χρονική περίοδο) για τη διαχείριση των συμπτωμάτων της εμμηνόπαυσης.
Τεριπαρατίδη
Η Τεριπαρατίδη είναι η μόνη εγκεκριμένη θεραπεία για την οστεοπόρωση που αυξάνει το σχηματισμό των οστών (αντί να επιβραδύνει την απώλεια οστικής μάζας) και οδηγεί σε αυξημένη οστική πυκνότητα. Είναι μίαανθρώπινη μορφή της φυσικά απαντώμενης παραθυρεοειδούς ορμόνης, που ρυθμίζει μεταβολικά, το ασβέστιο και το φωσφόρο στα οστά. Η Τεριπαρατίδη έχει εγκριθεί για χρήση για διάστημα έως 24 μηνών ως αυτοχορηγούμενη (μετά από κατάλληλη εκμάθηση) ημερήσια ένεση σε άνδρες με υψηλό κίνδυνο κατάγματος και σε μετεμμηνοπαυσιακές γυναίκες. Στους άνδρες, οι μελέτες δείχνουν μείωση των καταγμάτων στη σπονδυλική στήλη. Σε μετεμμηνοπαυσιακές γυναίκες, η μείωση των καταγμάτων αποδείχθηκε στα οστά της σπονδυλικής στήλης, του ισχίου και στο καρπό.
Νεώτερες εξελίξεις - καινοτομίες
Το Aclasta χρησιμοποιείται για τη θεραπεία της οστεοπόρωσης σε μετεμμηνοπαυσιακές γυναίκες και σε άνδρες. Το Aclasta χρησιμοποιείται επίσης για τη θεραπεία της νόσου Paget των οστών. Το Aclasta θα επιτρέψει την ανακατασκευή των οστών σε θετικό ισοζύγιο και επίσης προστατεύει τα οστά που δεν έχουν ακόμη αποδυναμωθεί. 100 ml του Aclasta χορηγούνται με μία έγχυση από γιατρό ή νοσηλεύτρια μία φορά το χρόνο. Η έγχυση θα διαρκέσει 15 λεπτά.
Προφυλάξεις. Υπάρχει κίνδυνος για σοβαρή νεφρική δυσλειτουργία. Η κατάλληλη ενυδάτωση είναι σημαντική. Πριν από την έγχυση του Aclasta, πρέπει να γίνεται χορήγηση ασβεστίου και επαρκούς ποσότητας βιταμίνης D και ειδικά σε ασθενείς με προϋπάρχουσα υπασβεστιαιμία, και για 10 ημέρες μετά το Aclasta σε ασθενείς με νόσο του Paget των οστών. Καλό είναι να αποφύγει κανείς τις επεμβατικές οδοντιατρικές πράξεις και ειδικά όσες μπορούν να αναπτύξουν οστεονέκρωση της γνάθου.
Παρενέργειες: πόνος στις αρθρώσεις, στους μύες ή στα οστά, ζάλη, πυρετός και ρίγη, συμπτώματα γρίπης, πονοκέφαλος, καούρα, ναυτία, κούραση. Η ένδειξη χορήγησης να γίνεται πάντοτε από τον θεράποντα ιατρό και σε συνθήκες νοσηλείας.
Εξειδικευμένη μονάδα αποκατάστασης αθλητικών κακώσεων ώμου / γόνατος και επεμβάσεων προσθετικής ανακατασκευής / αρθροπλαστικής.
- Τήλ: +30 21 0277 0216
- Ιατρείο: Αφροδίτης 35 Ν. Ηράκλειο
- Ιατρείο: Φιλολάου 15 Παγκράτι
- [email protected]